マダニ増えています。なぜ、マダニに注意しないといけないのでしょうか?
目次 [非表示]
マダニの問題点-感染症にかかってしまう事
マダニに刺されることが原因で野生動物に感染していたウイルスが人間に感染することがまれにあります。感染するウイルスによっては致死率が高いので問題になっています。そして、その感染症がここ数十年のデータではゆっくり確実に増加していることも問題となっています。
※ただし、これらの病気は報告されるのが年間数百件でり、実際にマダニに咬まれても発症しない場合がほとんどですし、医療機関を受診しない患者も多いことを含めると、もっと多くの人がマダニに咬まれていると考えられます。マダニに咬まれたすべての患者がマダニの媒介する感染症になるわけではありません。
マダニに刺される患者が急増
先日はマダニに刺された患者さんが一日に2名来院しました。私が出張している北海道の美幌皮膚科では一日数名来ることもありますが、東京の水道橋でマダニの患者さんが一日2名とは驚きます。アウトドア系の趣味に適した時期になってきたり、テレビや大手検索サイトなどでマダニ関連の情報が広められたということが原因だと思っています。
これは、週末に福岡県の山に行った40代男性の右大腿の画像です。
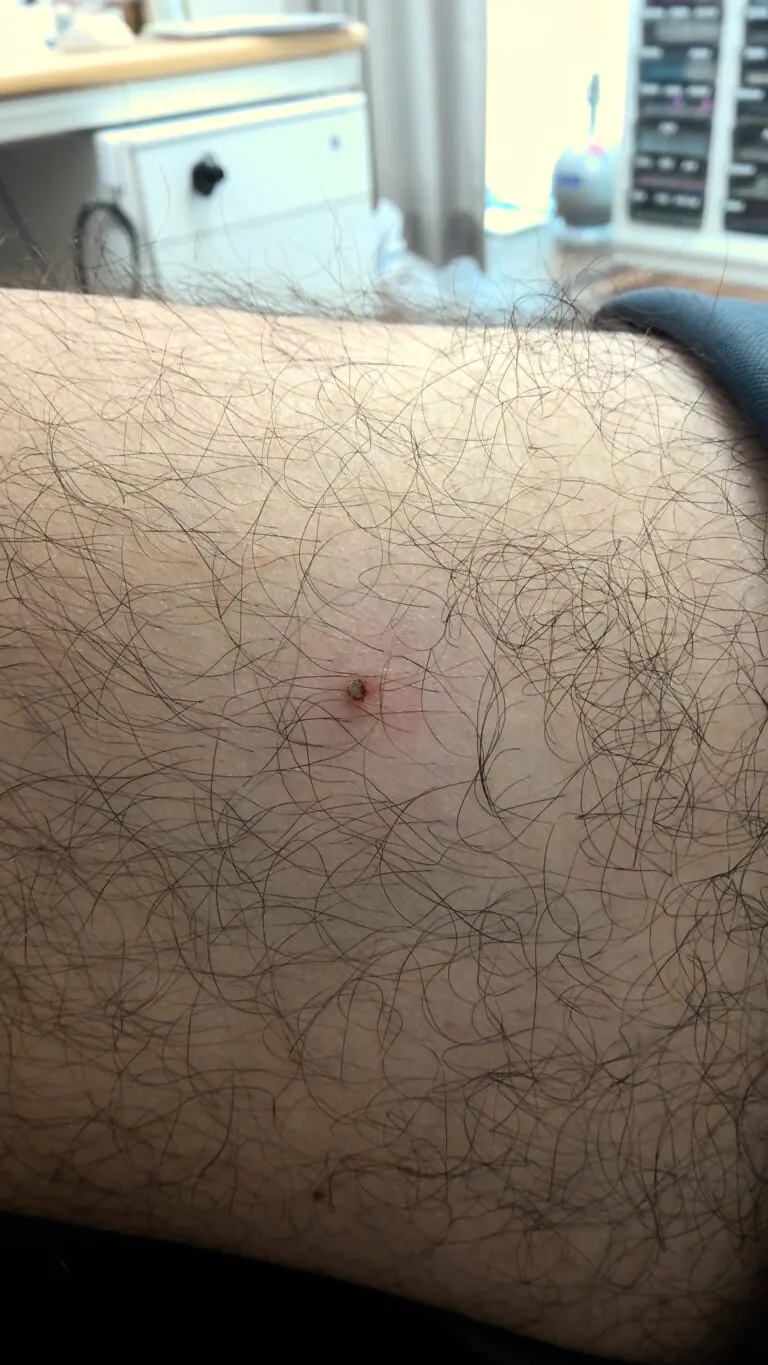
何でしょうね…。3mmぐらいで、周りが少し赤いです。
ダーモスコピーという拡大鏡を使用してみてみると
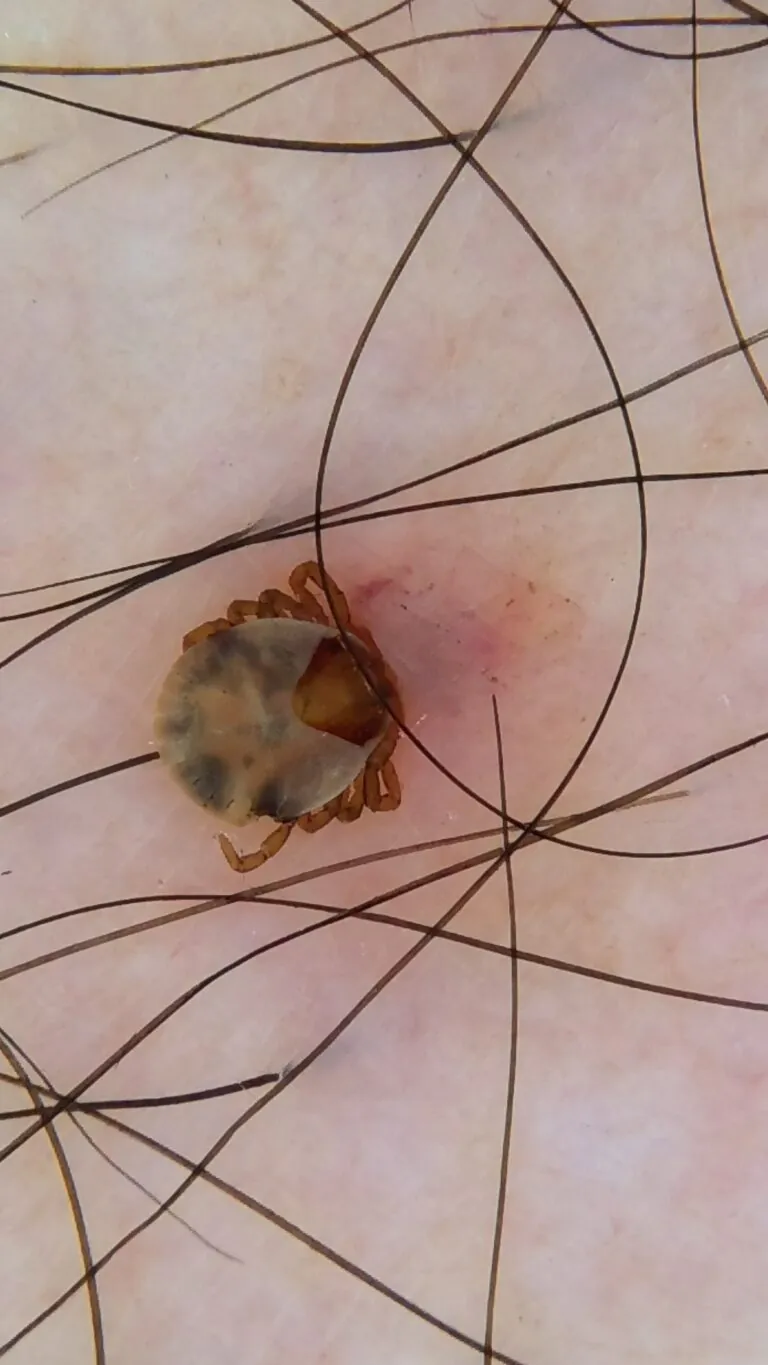
マダニでした。
マダニとは?
マダニは、小さな寄生虫で、血を吸うことで成長します。通常、マダニは動物の血を吸いますが、人間も対象です。マダニは、森林や草むらなど自然環境に生息しています。特に春から秋にかけて活動が活発になります。マダニの体長は数ミリ程度で、刺されても気づかないことがあります。マダニに刺されて痛くないのですか?と質問されますが、痛みは全くありません。患者さんは全員、刺されたことに気が付いてなく、数日後にプクッと膨らんだ虫体が付着していたのに気づいたため皮膚科を受診する患者が多いです。
マダニの取り方
マダニは口器というドリルのような構造物を使って、人から吸血します。その口器が皮膚に残ることがるので、基本的には周囲の皮膚ごと切除するのが基本的な治療になります。
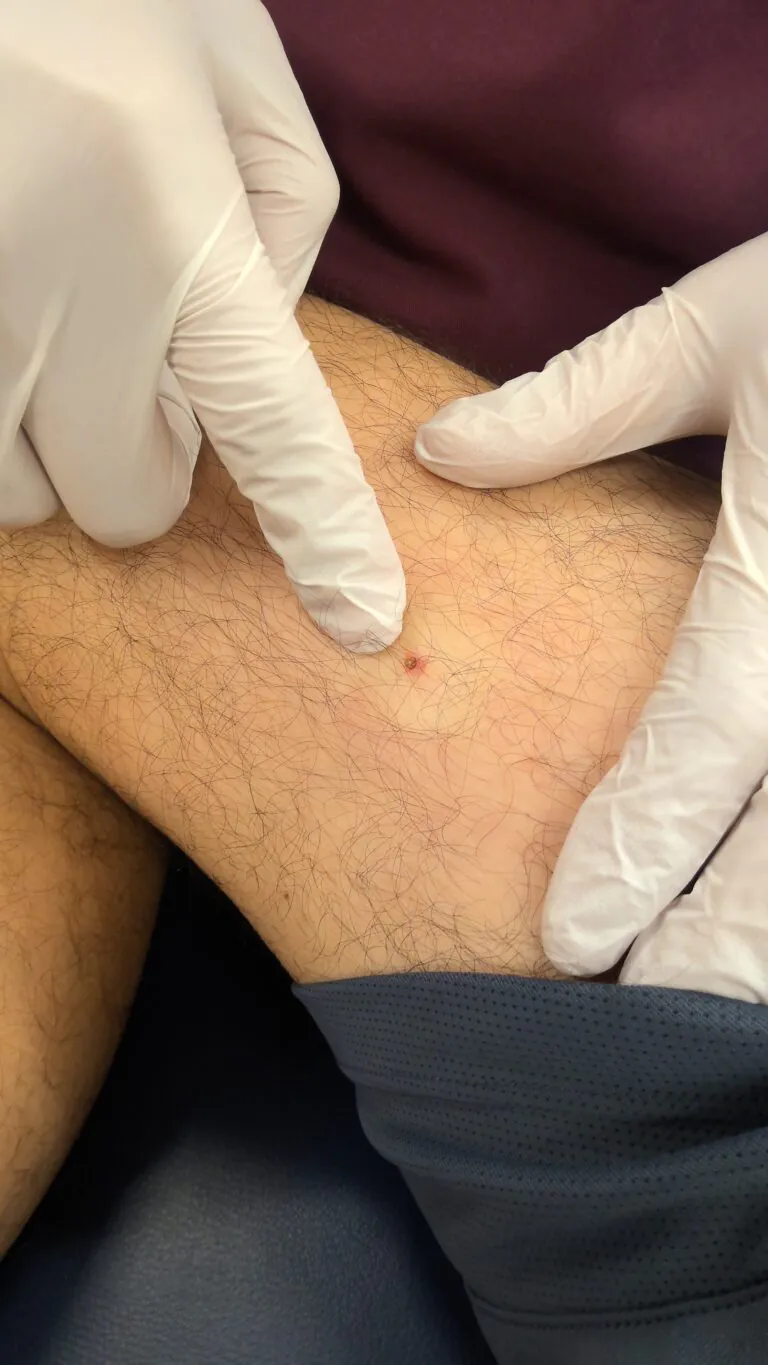
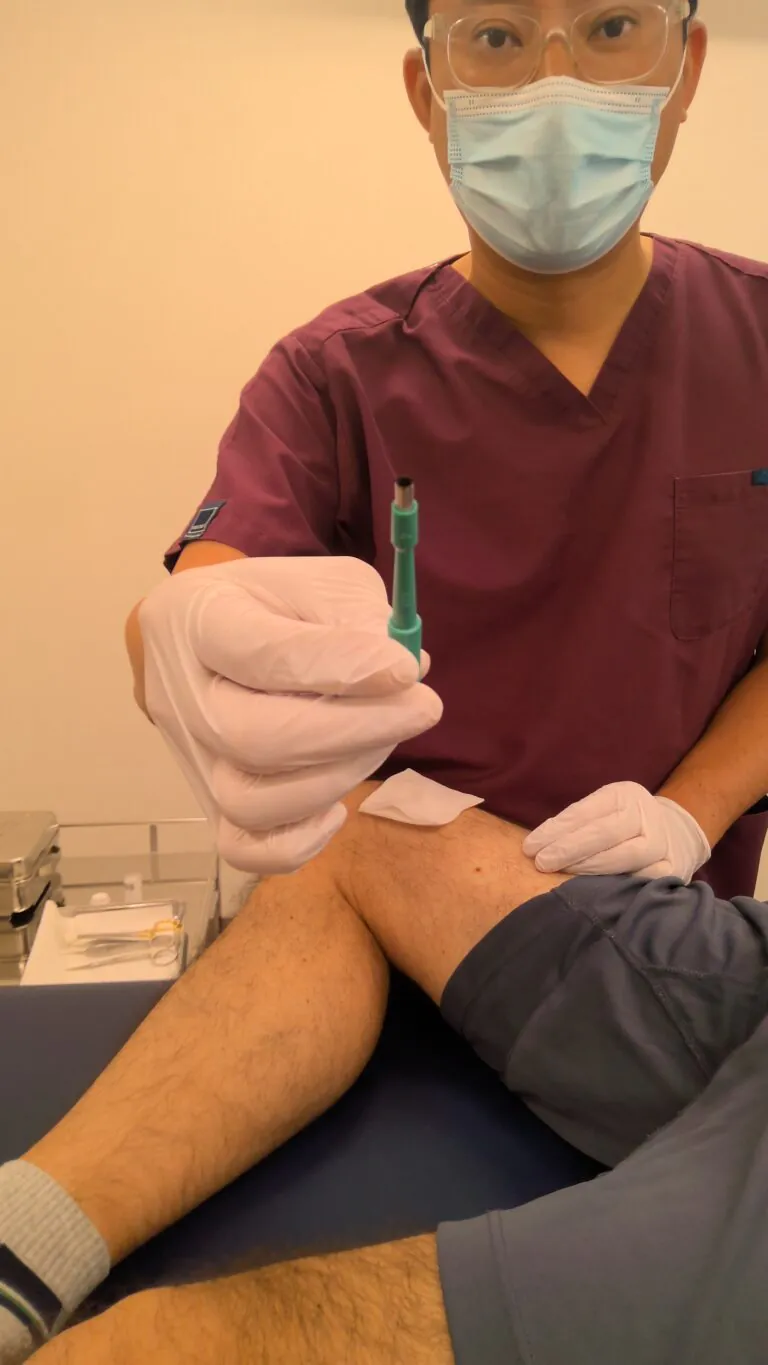
マダニの取り方はいたって簡単です。
 |
 |
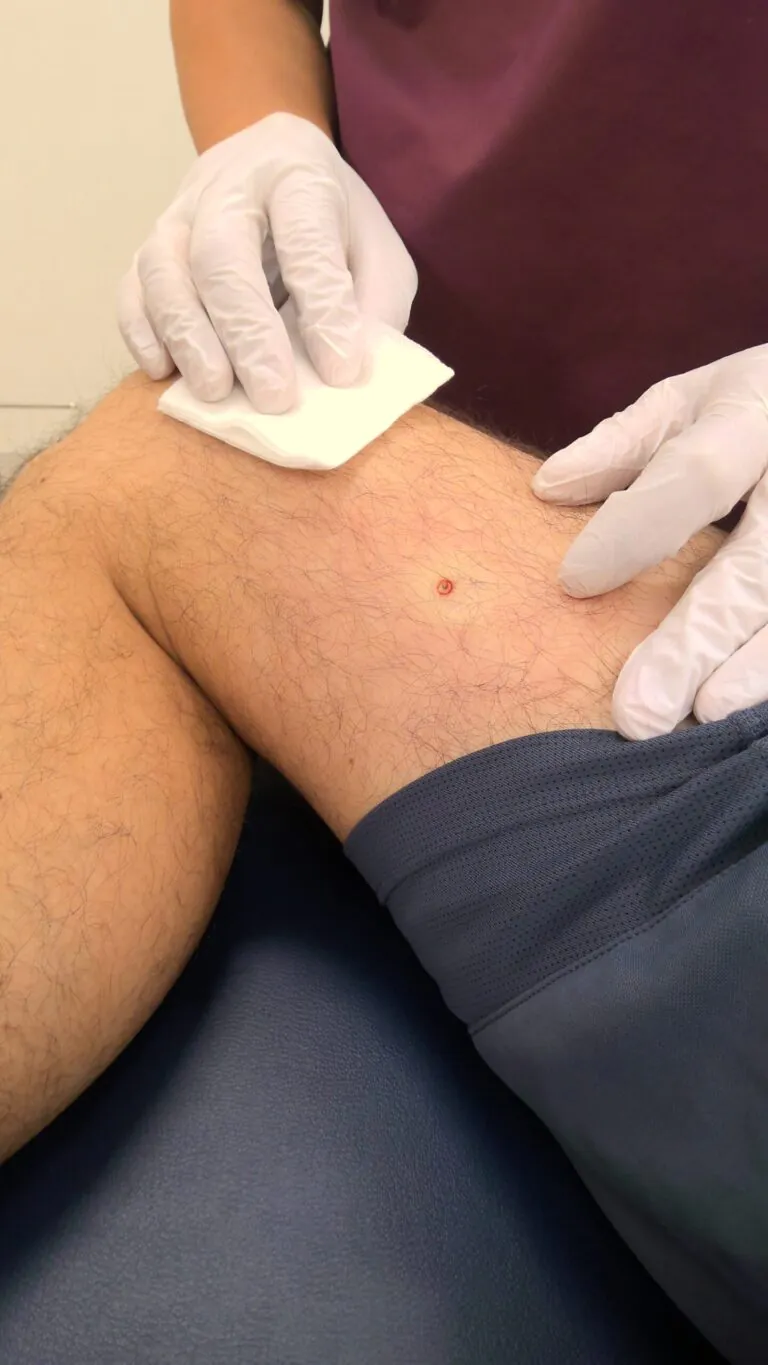 |
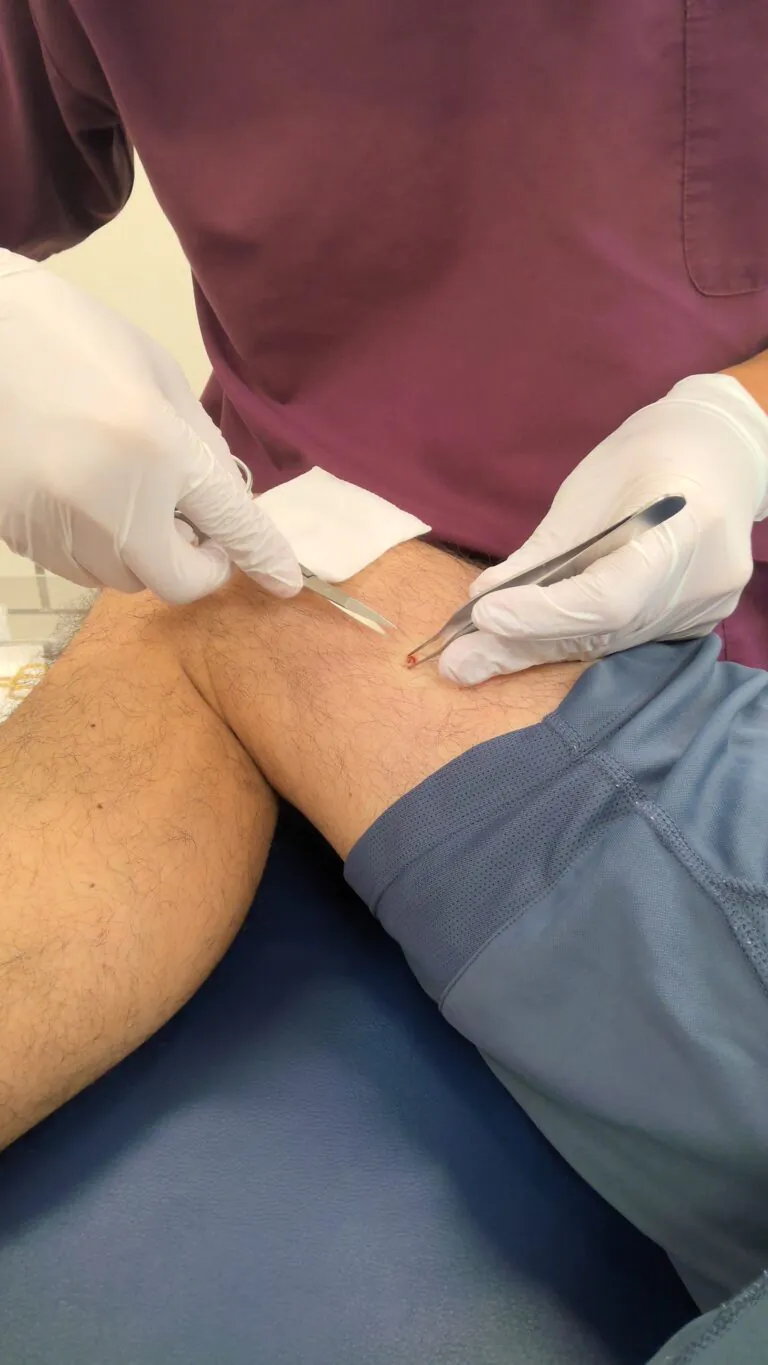
| 局所麻酔を行います。 | トレパンメスという円形のメスを使用して、切り取ります。 | グサッと刺して、円形にキレイに切除できました。麻酔しているので、痛くないですよ。 |
 |
 |
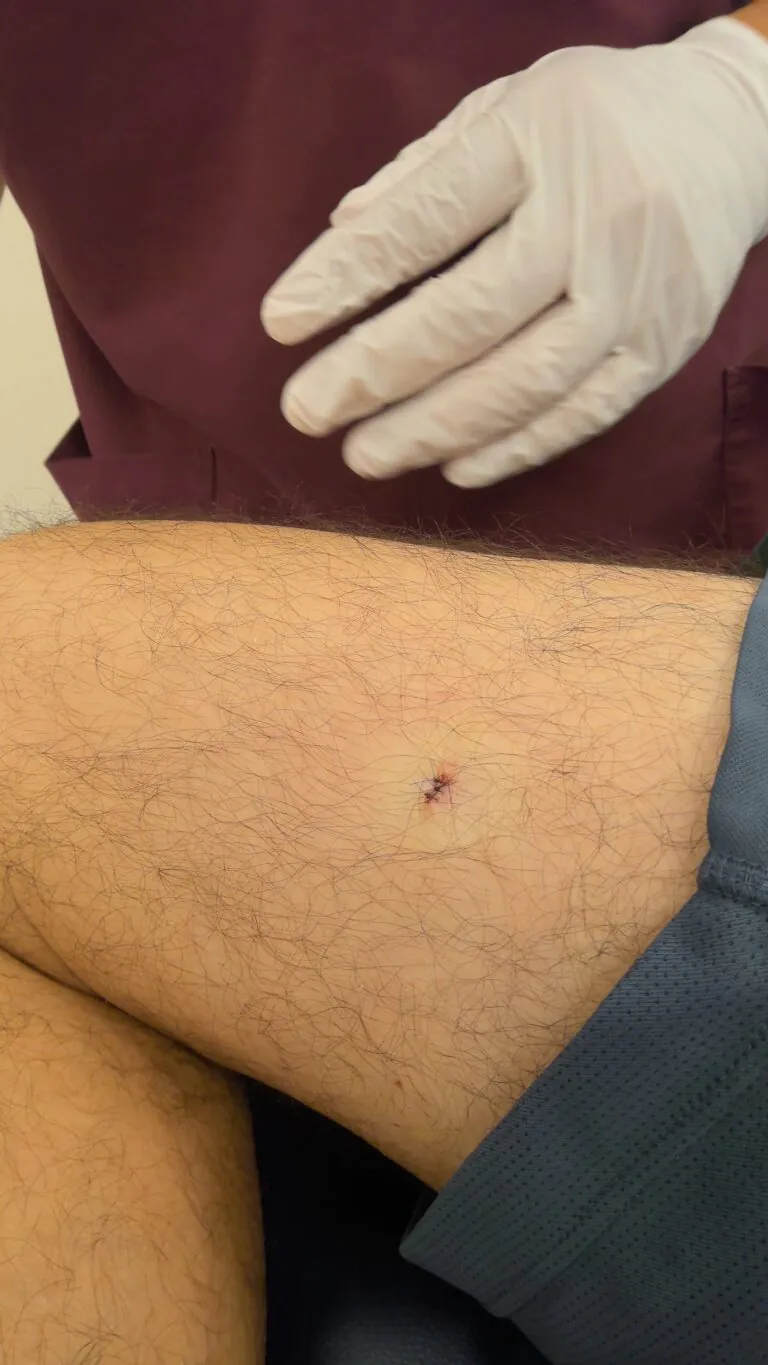 |
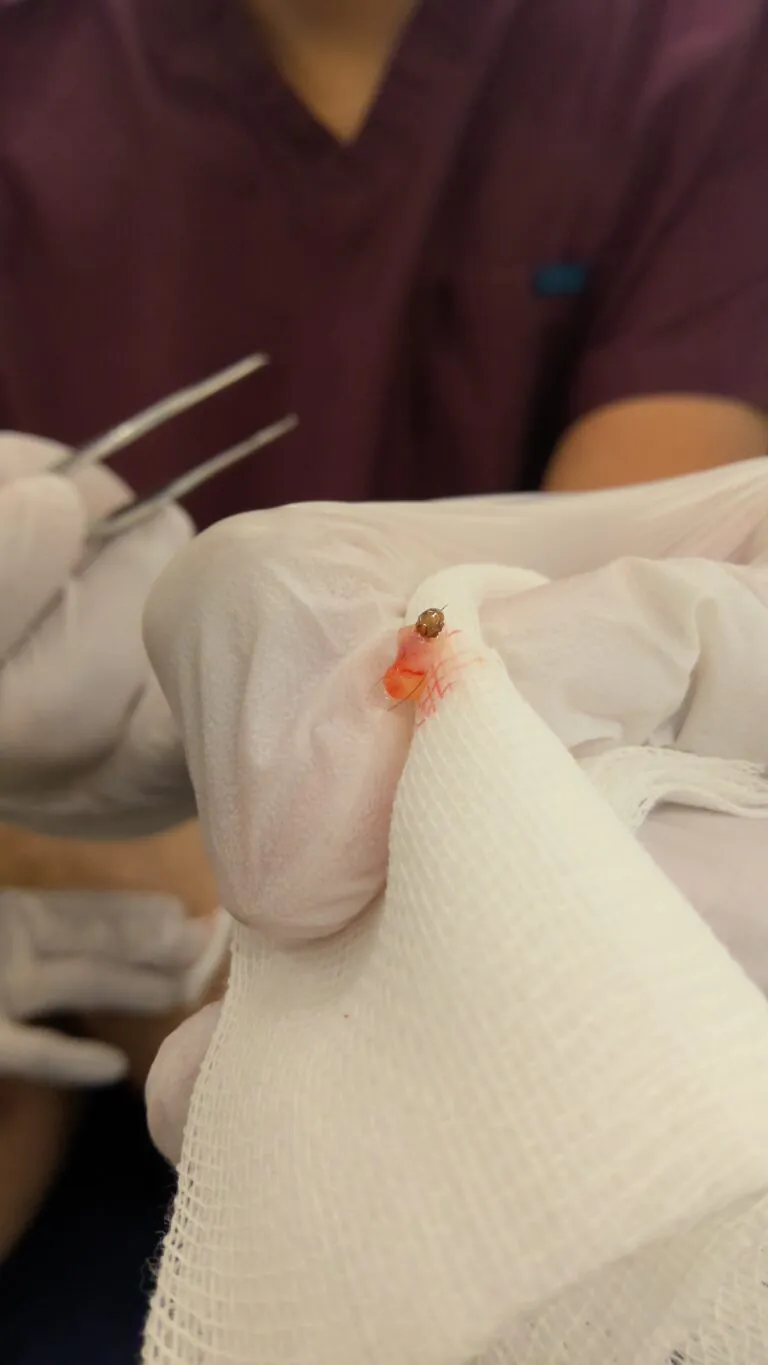
| 口器は深くまで刺さっています、脂肪のレベルで切除しましょう。 | しっかりとれていますよ。ここで取り残しがないかしっかり確認します。 | ナイロン糸で縫合して終了です。1週間後に抜糸に来てください。 |
マダニの治療方法はいろいろとありますが、口器が残存していると、炎症が長引いてしまいますの口器を完全に除去することが大事です。
私の勤務している北海道の網走市の美幌皮膚科ではマダニに刺された患者がたくさん来るので、炭酸ガスレーザーで周囲の皮膚ごと焼却してしまう事も行っています。
マダニが媒介する感染症
マダニに咬まれると何が問題かといいますと・・・。マダニによって感染症にかかってしまうという点があげられます。マダニに刺されることで野生動物(シカ、イノシシ、ネズミ、ウサギなど)のウイルス、リケッチア、スピロヘータ、細菌をヒトに感染させてしまう可能性があるということです。以下に代表的なものを挙げてみましょう。
重症血小板減少症候群
SFTS(severe fever with thrombocytopenia syndrome)ともいいます。2009年に中国で発見された、新種のウイルスが原因の疾患です。日本では近年、100人程度/年の患者が発生しており、徐々に増加傾向にあります。マダニに刺された後、1-2週間の潜伏期を経て下痢・嘔吐・腹痛などの胃腸症状が出現し、その後血液の異常が生じる病気です。死亡率が20-30%と高い疾患であり、治療法が今のところないとされていました。ところが、2024年5月26日に抗インフルエンザ薬のアビガンが正式に承認される見通しになりました。数年すれば、効果のデータも蓄積されてくると考えますので、今後の報告に期待したいです。
それと、問題点としてSFTSはヒト-ヒト感染するということがつい最近、明らかになりました。
参考文献:本邦で初めて確認された重症熱性血小板減少症候群のヒト−ヒト感染症例https://www.niid.go.jp/niid/ja/sfts/sfts-iasrs/12572-530p01.html
こちらは、患者から医師にSFTSが感染したという内容の報告ですが、患者の血液が保護していない眼球から感染した可能性もあるのではという内容です。
死亡率20-30%の病気がヒト-ヒト感染を起こすという、医療従事者としては非常に興味深い内容です。
日本紅斑熱
日本紅斑熱は、マダニが持つリケッチア・ジャポニカという病原体で起こる感染症です。関東地方より西で多く、年間約300例報告されています。
症状は、マダニに刺されて2~8日後に高熱と全身の赤い発疹が出ます。発疹は体幹から手足に広がり、手のひらや足の裏にも見られます。また、刺された皮膚には「刺し口」と呼ばれる黒いカサブタができます。刺し口は脇の周りや下腹部、太ももの内側など、柔らかい部分に多いです。
日本紅斑熱は高熱、発疹、刺し口が特徴です。ただし、マダニに刺されたことに気づかない人が多く、病歴や症状から判断することが重要です。他の高熱と発疹の病気もあるため、注意深い診断が必要です。
治療にはテトラサイクリン系の抗菌薬が有効で、適切に治療すれば治ります。しかし、時には血小板が低下したり、臓器障害が進行することがあり、重症化に注意が必要です。
ライム病
ライム病は、マダニが持つライム病ボレリアによる感染症です。もともとは米国コネチカット州ライム地方で多発し、原因不明の関節炎として知られていました。日本ではシュルツェマダニが病原体を保有し、主に北海道や本州中部で発症します。年間10~20例報告されていますが、実際はもっと多いと考えられます。
症状は、刺された数日~14日後に赤い皮疹が出て広がり、「遊走性紅斑」と呼ばれます。倦怠感、発熱、筋肉痛、関節痛を伴うこともあります。軽い場合は気づかないこともありますが、時に顔面神経麻痺などの神経症状が出ることもあります。
治療にはテトラサイクリン系やペニシリン系の抗菌薬が有効です。適切な治療が行われないと、皮膚症状、神経症状、循環器症状、眼症状、関節炎などが発症します。
まとめ
今回はマダニ咬症の治療とその媒介する感染症に関して説明しました。外来でも説明することですが、マダニに刺された患者さんすべてが感染症を発症するわけではありません。ごく一部で発症するだけですので、安心してください。実際の発症確率はマダニに刺されても医療機関を受診しない患者さんが多数いると考えられるので不明です。刺された後に熱が出る、下痢・嘔吐・腹痛などの消化器症状が出る、皮疹が出る、といった症状があるかたは早めに医療機関を受診しましょう。
水道橋駅前こばやし皮フ科形成 院長 小林光https://www.suidobashi-hifuka.com/doctor/




